
Nhưng dù vậy chị vẫn khao khát được làm mẹ, vì thế lần thứ 3 chị tự nhủ phải thật cẩn thận, phải tìm hiểu thật kỹ. Qua facebook của Lý, chị đã tìm hiểu và đến gặp PGS Quyết. Chị vẫn nhớ mãi cảm xúc của cuộc điện thoại ngày hôm đó, chị đã khóc như mưa vì chị tin rằng trải qua bao khó khăn, lo sợ có lẽ lần này chị sẽ thành công. Chị được khâu eo cổ tử cung qua ngả bụng bằng phẫu thuật nội soi.
Và cuối cùng quá trình mang thai cũng diễn ra thuận lợi, dù chị bị tiểu đường thai kỳ tuy nhiên thai nhi lớn lên từng ngày khỏe mạnh trong bụng mẹ. Được 35 tuần, chị xin lên bệnh viện nằm, một tuần sau thì bác sĩ mổ lấy thai, bé trai nặng 2,7kg.

"Chồng tôi là con đầu nên các cụ cũng rất mong có cháu bế bồng. Vì thế con chào đời, cả gia đình mừng lắm. Tôi cũng không câu nệ con trai, con gái gì đâu, cứ có con là mừng lắm rồi. Cả nhà đã phải chờ đợi niềm vui này đến 10 năm liền", chị Thúy cười nói dù vẫn còn đau sau cả mổ đẻ.
Chi phí 3 lần làm IVF hết 500 triệu đồng. Dù vậy, với chị có con là món quà vô giá.

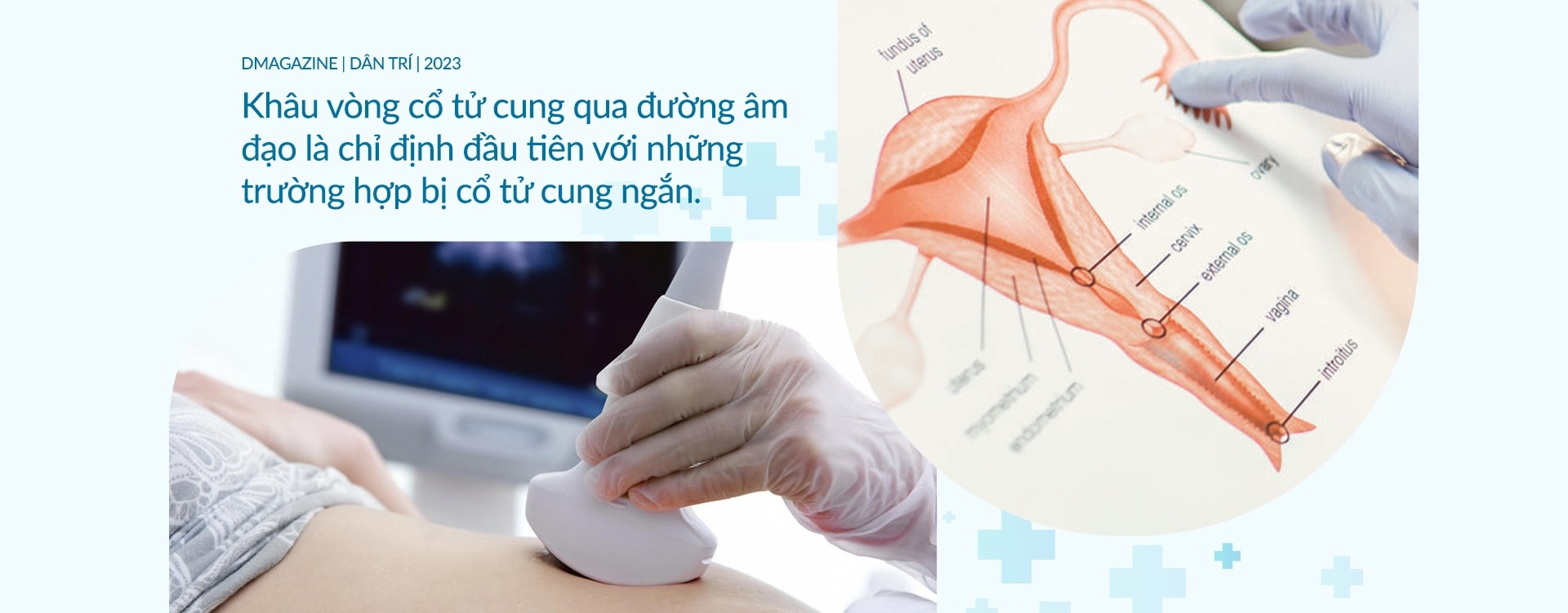
Theo PGS.TS Vũ Bá Quyết, nguyên Giám đốc Bệnh viện Phụ sản Trung ương (Hà Nội) trong quá trình mang thai, cổ tử cung thường đóng và bịt kín đường nối tử cung và âm đạo, giúp ngăn ngừa nhiễm trùng cũng như bảo vệ thai nhi tránh hiện tượng sinh non. Khi chuyển dạ, cổ tử cung sẽ mở rộng để trẻ chui ra.
Vào khoảng tuần thứ 24 của thai kỳ, cổ tử cung trung bình sẽ dài khoảng 35mm. Cổ tử cung ngắn là khi chiều dài cổ tử cung nhỏ hơn 25mm. Phụ nữ có cổ tử cung ngắn, hở eo cổ tử cung có thể có nhiều nguy cơ sinh non.
Những trường hợp này sẽ được tư vấn khâu vòng cổ tử cung qua đường âm đạo khi thai được khoảng 13-14 tuần. Tuy nhiên, có những trường hợp không thể tiếp tục khâu đường này như thất bại sau nhiều lần khâu đường âm đạo, cổ tử cung rách do cắt chỉ quá muộn ở các lần khâu trước, không còn khả năng khâu vòng cổ tử cung đường âm đạo.
Để giải quyết bài toán này, từ năm 2015, một số bác sĩ ở Việt Nam đã chỉ định khâu dự phòng trước mang thai, nhưng qua đường mổ mở rạch bụng. Nó được chỉ định cho những trường hợp không thể khâu được đường dưới. Tuy nhiên, đó là sẽ là cuộc mổ lớn với vết sẹo to, lâu hồi phục, cơ thành bụng yếu.

Điều này khiến PGS Quyết trăn trở. Qua các hội nghị, đọc sách báo, ông nhận thấy có thể ứng dụng nội soi để khâu vòng eo cổ tử cung trước khi mang thai thay cho phẫu thuật mổ mở phải rạch bụng. Vì thế, ông thực hiện ca nội soi đầu tiên vào năm 2019, khâu dự phòng trước khi mang thai.
Trường hợp này cổ tử cung bị rách, không còn chỗ để khâu theo đường âm đạo. Sau đó, bệnh nhân đã làm IVF và được chính PGS Quyết mổ đẻ thành công, không cắt chỉ khâu vòng để cho lần mang thai tiếp theo. Đến năm 2021, bệnh nhân tiếp tục có bầu tự nhiên, cũng được chính PGS Quyết mổ đẻ đồng thời cắt chỉ khâu vòng eo cổ tử cung.
"Lúc đầu, kỹ thuật này dành để khâu dự phòng trước mang thai, tuy nhiên thực tế nhiều trường hợp bệnh nhân đến khi đã có thai, nếu không khâu vòng cổ tử cung thì chỉ đến khoảng 20 tuần là sảy thai hoặc đẻ non. Vì thế, tôi nghiên cứu khâu nội soi ngay cả khi đã mang thai", PGS Quyết chia sẻ.
Theo ông, điểm lưu ý quan trọng với những trường hợp này là luôn phải ở gần cơ sở y tế và bắt buộc phải mổ lấy thai, không để đẻ thường, nếu không vỡ tử cung sẽ nguy hiểm đến tính mạng của mẹ và con.
"Chị em khi bị sảy thai liên tiếp, khâu vòng cổ tử cung đường âm đạo thất bại nhiều lần thì nên đến khâu dự phòng bằng nội soi qua ngả bụng trước khi có thai. Quá trình này sẽ nhẹ nhàng hơn rất nhiều.
Còn nếu đã có thai, muốn khâu thì chị em nên khâu vào lúc 12-14 tuần là tốt nhất. Thời điểm sau 12 tuần, chị em đã làm các xét nghiệm để sàng lọc thai, đảm bảo thai bình thường khỏe mạnh không mắc các bệnh như Down, Edward… Thai cũng đã phát triển hoàn thiện các tổ chức, nên việc gây mê vào thời điểm này sẽ không ảnh hưởng. Để thai càng to thì phẫu thuật nội soi sẽ khó khăn hơn", PGS Quyết chia sẻ.
Đến nay, ông đã khâu thành công 50 ca, trong đó 15 ca khâu khi có thai 12-14 tuần. "Khâu vòng cổ tử cung qua đường âm đạo là tốt nhất, là chỉ định đầu tiên, chỉ khi không thể khâu được bằng đường này mới tiến hành khâu nội soi theo ngả bụng. Đây là kỹ thuật khó đòi hỏi trang thiết bị hiện đại, bác sĩ phải được đào tạo", PGS Quyết nói.
Sau hơn 40 năm làm trong ngành sản phụ khoa, với ông niềm hạnh phúc lớn nhất là mang những thiên thần nhỏ đến với mỗi gia đình. Dù hành trình kiếm con có vất vả đến như nào, có bao nhiêu nước mắt nhưng kết quả vẫn là "trái ngọt".
Nội dung: Nam Phương
Ảnh: Đỗ Quân
Thiết kế: Tuấn Huy
23/02/2023